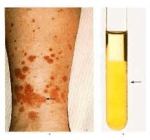
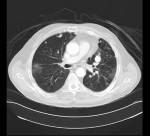
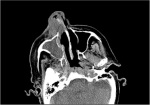
 El Dr. Francisco Estrada Álvarez (R1 MI) hizo el diagnóstico diferencial del caso de un varón de 41 años con dolores musculares, elevación de la CK, positividad para ANAs, Raynaud y adenopatías hiliares bilaterales entre otras alteraciones. Descargar aquí.
El Dr. Francisco Estrada Álvarez (R1 MI) hizo el diagnóstico diferencial del caso de un varón de 41 años con dolores musculares, elevación de la CK, positividad para ANAs, Raynaud y adenopatías hiliares bilaterales entre otras alteraciones. Descargar aquí.
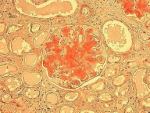
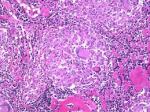
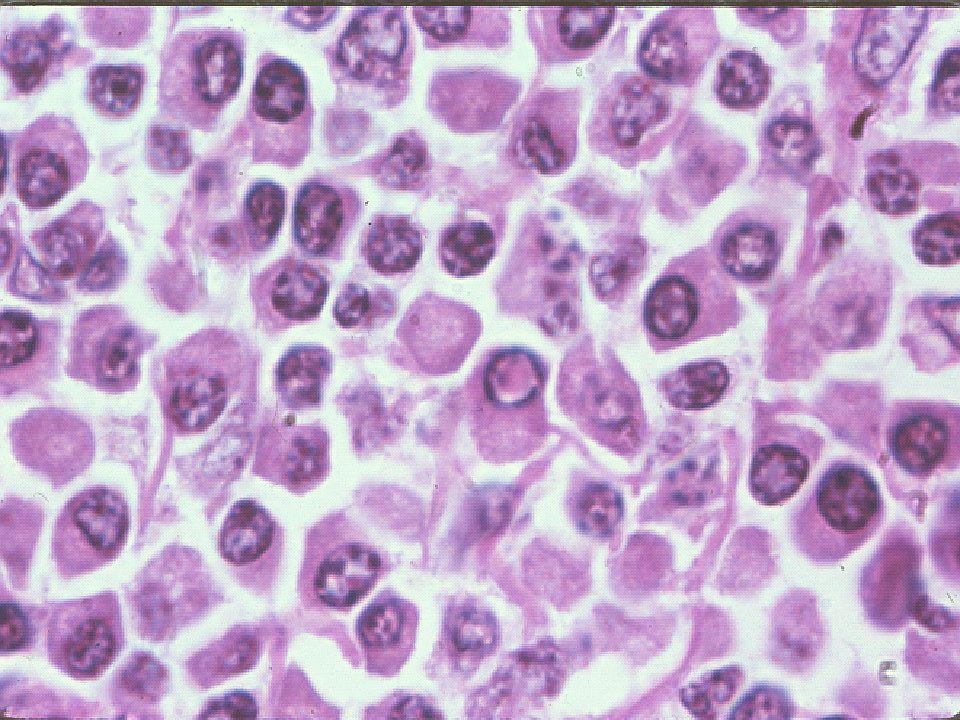
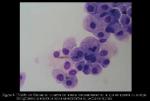
El Dr. Carlos Martínez Ramos (adjunto MI) nos dio el diagnóstico en base a una nueva biopsia muscular compatible con sarcoidosis. Se puede ver una presentación con el resto de pruebas complementarias y un repaso de la afectación muscular en la sarcoidosis. Fue tratado con esteroides durante unos dos años y lleva como otros 7-8 años asintomático. Durante la sesión se comentó la posibilidad de otro proceso asociado a la sarcoidosis o no.